|
|
|||||
|
||||||
| 靈魂之窗的守護神:糖尿病視網膜病變篩檢與轉介制度 |
|
|
|||
| 內分泌新陳代謝內科 林碧珍 醫事檢驗師 (111年11月) | |||
|
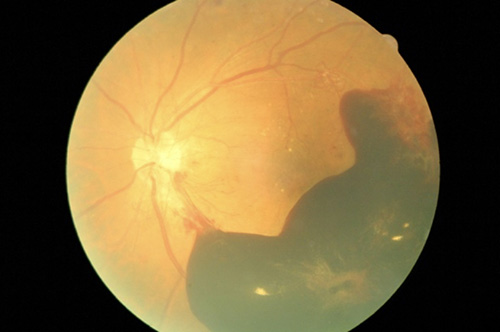
在每天眼底檢查的工作中,常有病友問我:我來看糖尿病,為何要做眼睛的檢查,這之間有甚麼相關性嗎? 也曾經在檢查完眼底,協助病患轉診至眼科時,聽聞病患說:我平常看東西時,就只是有一點模糊而已,東西都看得見啊,為甚麼需要轉診至眼科呢? 根據國民健康署106-109年「國民營養健康狀況變遷調查」,19歲以上國人糖尿病盛行率為10.3%,(男性11.5%;女性9.0% )。並且根據統計,糖尿病發病5年後,約20%的病人會發生不等程度的糖尿病視網膜病變,罹病10年後增為60%,20年後則增為90%。而糖尿病所引起視網膜病變,是20-70歲成年人目前造成失明的重要原因。初期的糖尿病視網膜病變並沒有特殊的症狀,須經檢查後才發現有視網膜病變;直到病變程度加重後,才會有視力減退、眼前視野出現浮動的黑點或黑影,甚至視力突然變壞,嚴重到幾乎失明。在過去的經驗裡,糖尿病患者都是直到視力出現了問題才就診,但此時視網膜病變已經相當嚴重,即使接受治療,也難保可以恢復以往的視力。因此,中華民國糖尿病學會「2022糖尿病臨床照護指引」建議與提醒,第1型糖尿病人,在發病五年內,建議做第一次的視網膜檢查;而第2型糖尿病人,則在初診斷糖尿病時,就建議做第一次的視網膜檢查;之後,每年至少做一次的眼底檢查。如此才能及早發現問題,並適時地給予照護及治療。 糖尿病視網膜病變的分期: 非增殖性糖尿病視網膜病變: 可細分為輕,中,重度。當糖尿病患者血糖控制不理想,眼底鏡下可見微血管瘤、出血點、脂質黃色滲出液、棉絮狀斑、視網膜內微血管異常。 增殖性糖尿病視網膜病變: 糖尿病情未得到有效控制而導致的,主要有新生血管,由於新生血管又細又脆弱,容易破裂導致前視網膜出血(如圖一),血塊會進入玻璃體或視網膜前間隙造成玻璃體出血。並也會有牽引性的視網膜剝離。這些病變都會損害視力。 黃斑部水腫: 視網膜中心區的黃斑部,是視網膜上感光細胞最集中的地方,如果出現血管滲漏,導致黃斑部水腫,視力則會逐漸受到影響。
圖一: 增殖性糖尿病視網膜病變 糖尿病視網膜病變的治療: 1.首重血糖、血壓及血脂的控制。 2.嚴重的非增殖性或增殖性糖尿視網膜病變,則建議考慮雷射治療。若進展到嚴重的增殖性視網膜病變,導致玻璃體出血,甚至出現牽引性的視網膜剝離,建議進行玻璃體切除手術,清除血塊、修補視網膜,才能挽救部分的視力。 3.黃斑部水腫:雷射、類固醇、手術、或注射新生血管抑制劑至玻璃體等。 現在科技日新月異,本院也引進人工智慧糖尿病視網膜病變輔助診斷系統(以下簡稱AI診斷系統),此系統也獲得美國及台灣FDA的適應症,可分析糖尿病患的眼底鏡檢查產生的彩色視網膜照片。利用AI診斷系統可協助醫師分析糖尿病病患的眼底圖來預測其視網膜病變狀況,提高影像判讀正確率,因系統產出的報告中有明確圖像可知糖尿病視網膜病變程度,讓病人及家屬能立即得知視網膜病變嚴重性,提高病識感,有助於嚴重病患轉診到眼科就診。故本院為了有效提升糖尿病患的視網膜病變照護品質,也成立了糖尿病視網膜病變轉介特診,以眼底鏡檢查一旦篩檢出有視網膜病變,則當下由醫檢師協助患者轉診至眼科門診治療,不僅減少病人舟車勞頓,更能早期發現視網膜病變,介入適當的治療,保有病患寶貴的靈魂之窗,為病患獲得良好的生活品質。 ※本文章同意非營利行為之轉載,轉載時不得編輯、調整、增刪、加註、改寫或以其他方式變更本文章內容,並註明供稿來源。
|
|||
|
| 高雄市三民區自由一路100號(地圖) │ 聯絡信箱│網頁維護:kmuj@kmuh.org.tw 高醫醫訊雜誌社 版權所有 © 2013 KMUH All Rights Reserveda 建議使用IE 9.0以上1024×768為最佳瀏覽 |