 |
|
|||||
|
||||||
| 解鎖視神經病變 |
|
|
|||
| 眼科部 陳怡先 醫師 (112年4月) | |||
|
在一個天冷的門診,一位60歲身材微胖的病人對我說:醫師您好,今早一醒來,我的右眼突然看不到了,很像蒙上一層布一樣,只看到微弱的光線,不論我怎麼揉眼睛,就是有一塊黑影擋住我的視線沒辦法移開,醫師怎麼辦?眼科檢查發現他右眼眼底有視神經盤水腫(圖一),以及右眼上半部有視野缺損 (圖二),左眼的視神經盤也比一般人還要擁擠 (圖三),這是很典型的急性缺血性視神經病變,也就是俗稱的「視神經中風」。
視神經是連結眼睛和大腦的一條電纜線,負責把視網膜上的訊號傳遞至大腦,形成清晰的影像,視神經中風的病因是源自於提供視神經養分的血液灌流不足或缺血,導致視神經失去原本的功能,這是50歲以上的族群最常見的視神經病變。目前已知的危險因子包括:(1) 睡眠呼吸中止症 (2) 三高 (高血壓、高血脂、糖尿病)及心血管疾病 (3) 服用特定藥物 (例如讓血管急速擴張的壯陽藥) (4) 夜間低血壓等等。病人往往一早醒來突然發現某一隻眼睛看不見了,有些病人還會誤以為是太過疲勞而置之不理導致延誤就醫。臨床診斷上必須要鑑別是否與血管炎相關,若有相關則需積極給予高劑量類固醇治療。此外最常被誤認的疾病就是視神經炎,典型的神經炎發病年齡較年輕 (20~40歲),以女性居多,較不會像缺血性視神經病變一樣有心血管疾病的危險因子,症狀為眼睛轉動疼痛,接著出現視力惡化及對比度變差的現象。視神經炎發病後,病人的視力會持續惡化一至兩週,然後逐漸改善,大部分病人的視力、視野及色覺會逐漸恢復,但視覺對比度可能無法完全改善,典型的視神經炎大部分只會影響一隻眼睛,少部分非典型的視神經炎患者雙眼會同時受影響,且視力預後較差且較容易復發,影響的範圍也較典型視神經炎更大。除了以上這些疾病,臨床上也要排除感染性、壓迫性及遺傳性視神經病變。診斷上可藉由眼底照相、視野檢查、抽血及腦部影像學檢查得知。 可惜的是,缺血性視神經病變目前並無證實有效的治療方法,最重要的是要找出潛藏之危險因子而加以矯正,以降低另一隻還未發作的眼睛發生視神經缺血的機率。提醒55歲以上的民眾要多注意,建議每年至少到眼科門診檢查一次,有三高及心血管疾病的病人則建議三個月定期檢查眼底,民眾若有疑慮,應就醫尋求協助。
※本文章同意非營利行為之轉載,轉載時不得編輯、調整、增刪、加註、改寫或以其他方式變更本文章內容,並註明供稿來源。
|
|||
|
| 高雄市三民區自由一路100號(地圖) │ 聯絡信箱│網頁維護:kmuj@kmuh.org.tw 高醫醫訊雜誌社 版權所有 © 2013 KMUH All Rights Reserveda 建議使用IE 9.0以上1024×768為最佳瀏覽 |

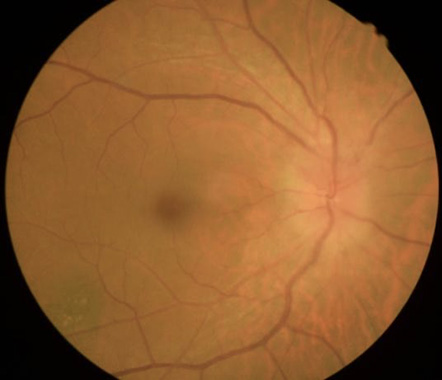 (圖一)
(圖一) (圖二)
(圖二)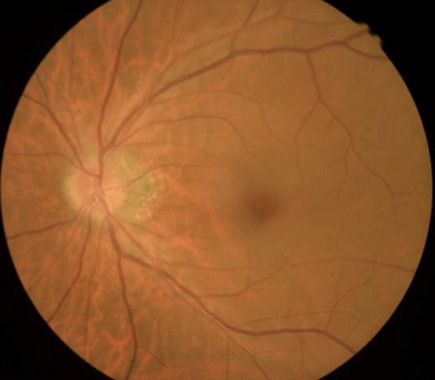 (圖三)
(圖三)